 医院买卖小程序
医院买卖小程序

DIP/DRG付费时代,大家一直追求的医保结余对医院来说,就真的是“结余”吗?其实,这是两个概念。本文就从医院结余的构成、重点关注指标、运营管理策略三个方面为大家拆解如何思考医院结余问题。
01、医院结余问题拆解
一般来说,医院结余分为医疗结余和医保结余两部分。医保结余比较好理解,也就是实际费用小于DIP/DRG支付标准的情况;但是医疗结余,是医疗收入和成本的差。
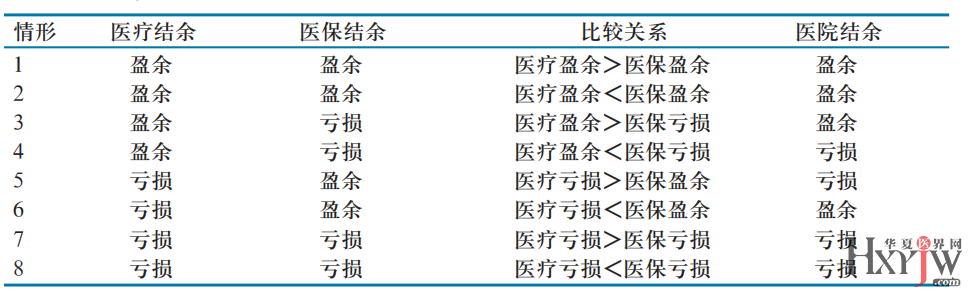
图:《DRG付费方式下公立医院结余分析与运营策略研究》
从上图中,我们可以看到真正的医院结余是由医保结余和医疗结余两者的比较关系决定的。
当医保亏损时,医保结余=DRG/DIP支付标准-医疗收入;
当医保盈余时,医保结余=(DRG/DIP支付标准-医疗收入)*R,其中R为医疗机构结余留用率。
在上图,我们发现医院盈余可以分为以下三种情况:情况一:医疗结余、医保结余均为盈余时候,一般为大型公立医院,这类医院医疗技术和运营管理水平领先,成本管控到位,资源利用充分,临床路径标准化程度高;情况二:医疗盈余>医保亏损时,说明这类病种院内成本控制地较好,可能有规范的临床路径或管理方法;情况三:医疗亏损<医保盈余时,说明这类病种虽成本控制有问题,但是和全区域相比,仍有一定优势。
而医院亏损,也可以分为以下三种情况:情况一:医疗结余、医保结余均为亏损,一般出现在中小型或基层医院,这类医院接收和救治患者的能力有限,患者资源不足,选择余地较小,医院运行成本长期处于高位,相对容易进入收治并发症较多的患者会导致资源消耗过度,而不收又会造成资源闲置的恶性循环中;情况二:医疗盈余<医保亏损时,说明这类病种院内成本控制不好,需要规范临床路径,优化管理流程。情况三:医疗亏损>医保盈余时,说明这类病种成本控制有问题。
02、DRG/DIP结余重点关注指标
医疗收入成本率
当医保基金紧张,医保盈余不能完全归医院留用时,还要关注医疗收入成本率对医院结余的影响,厘清医疗收入和医疗成本的因果关系,避免资源配置不当导致收支失衡。
DRG/DIP病种的内部结构
当合理结余仅部分归医疗机构留用时,会出现每权重费用虽低于费率,但由于医保亏损金额>医保盈余归医院留用的部分,导致病组整体呈现亏损态势的情况,所以无论开展全院层面还是科室层面的DRG/DIP盈亏分析,都需将各病组内的盈余病例和亏损病例分开来看,找准盈亏原因,为决策提供正确依据。
亏损病种/病组的数量和内涵
关注医疗内涵,深入剖析亏损原因,分清是医疗成本过高导致的亏损,还是自费材料收入纳入DRG/DIP支付导致的亏损。建立起问题解决机制,为医院内部加强医疗管理和外部医保谈判做好充分准备。
重视特异性分析
特异性分析是及时发现问题、解决问题的重要手段。通过对费用消耗指数和时间消耗指数异常患者的具体分析,查出病组/病种中是否存在医疗不足、不符合住院指征或存在大量非必要检查检验项目的情况,不断优化临床路径,提升医疗服务质量和效率,保障患者安全。
03、DRG/DIP下运营管理策略
转变运营管理理念和管理模式
医院应明确战略发展目标,建立适应DIP/DRG支付方式的新型运营管理体系。
收入方面,以DRG评价指标为指引,通过资源配置式的全面预算管理和精细化成本核算,引导病种结构和收入结构调整,促进适应医院战略目标的学科体系建设和发展,依靠人才、技术获取更多数量的高权重患者,实现可支配收入增长。
质量方面,以病组/病种为管理单元,通过转变绩效考核方向,引导临床一线聚焦标准临床路径下的诊疗规范、医疗安全和治疗效果,重视质量管理和过程管理,实现医院内涵提升和高质量发展。
成本方面,设置专科运营助理,通过业财融合下的精细化核算、分析和管理,提高资源配置的合理性和使用的高效性,减少非必要消耗,以合理的成本费用获取适宜的运营效率。
在收入、质量、成本等措施的合力下,实现医疗结余有盈余,保障可持续发展。
建立科学的评价指标体系,对医院内部运营进行动态管理
在依靠规模产生效益的时代,医院大多以单一指标评价进行粗放式管理。而在DIP/DRG支付下,医院运营管理模式发生改变,评价方式也应随之变化。
公立医院绩效考核中的单一指标可以作为医院对外的主要成果展示,却无法对学科发展步伐、资源利用效率、病种结构调整、经济运行状况等进行客观、准确、综合的评价及动态管理,于是指标组合评价和评价结果修正思想迅速受到重视。
CMI和DRG组数相结合,可用于评价科室业务范围和医疗技术难度;出院均次费用和每权重医疗费用相结合,可用于考核医疗服务效率和资源使用效益,以及患者接受医疗服务的性价比;病组权重和结余相结合,可用于指导病种结构调整,促进分级诊疗;科室发展能力和成本控制能力相结合,可用于决策运营管理方向和资源配置倾向。
多种指标组合方式为医院提供了不同视角的管理思路,横向、纵向和与标杆比较等评价方式为医院提供了不同维度的管理视角,有利于医院提升管理效能,扩大合理结余的获取方式和途径,促进社会效益和经济效益双丰收。
提升流程管理能力,实现提质降本增效
流程管理的能力影响着医院的管理竞争力。在医院运营管理模式转型进程中,管理竞争力逐渐成为医院的核心竞争力,是医院能否实现管理出效益,完成高质量发展、可持续运营的重要因素。
流程管理能够促进医院战略目标实现和价值链整合,而流程优化的过程则是转变发展方向、优化资源配置、规范医疗行为、提升管理效能和运行效率的过程。
服务患者方面,梳理医疗业务流程,建立临床路径等标准管理体系,根据治疗效果动态调整资源投入,减少过度医疗,实现医疗安全、治疗效果和诊疗效率的有序提升;梳理医疗服务流程,减少患者在诊室、检查室、手术室等服务过程中的等待时间,提升服务效率,缩短平均住院日;行政管理方面,梳理行政审批、科研管理、费用报销、物资申领和配送等流程中的内部控制风险点,降低风险成本,减少职能交叉重叠造成的管理冗余,提高工作效率。
流程优化在保障医疗质量和安全的前提下,一方面要提高资源转化率,重视每份资源获得收益的能力;另一方面,应减少非增值作业导致的资源浪费,降低获取每份收入付出的成本。医院通过加强流程的合理性、收入的合规性和支出的必要性管理,从而获得合理结余,促进医疗事业稳步向前。
来源 | 金豆数据
本文由(元辰)转载自:网址https://mp.weixin.qq.com/s/KcQCW5iAdwGV4PqYfHx9IA医院数据治理从“数据孤岛”到“决策燃料”
作者:陈昕禹 时间:2026-03-21 12:59:27 文章来源:首发
当团队说 “不行”,管理者如何力挽狂澜?
作者:李北水 时间:2026-03-20 18:22:39 文章来源:原创
"组织健康"的诊断与干预:从"业绩好就行"到"组织充满活力"的系统体检
作者:秦王 时间:2026-03-20 13:29:46 文章来源:首发
"执行力不足"?教你如何构建高效管理执行体系
作者:张木宁 时间:2026-03-20 08:20:26 文章来源:首发
智慧感控新战场:从“预警平台”到“管理驾驶舱”的升维
作者:陈昕禹 时间:2026-03-19 13:49:02 文章来源:首发
第四篇:企划(宣传)价值重塑—从“万能”到“同行”
作者:刘遗彬 时间:2026-03-19 10:56:10 文章来源:原创





